بهترین دندانپزشکی شبانه روزی در تهران
کلینیک دندانپزشکی فربد به منظور ارتقا درمان های دهان و دندان و بالا بردن کیفیت …
کلینیک دندانپزشکی فربد به منظور ارتقا درمان های دهان و دندان و بالا بردن کیفیت …
بعد از انجام جراحی درمان ایمپلنت دندان ( ایمپلنت در مرکز تهران )، رعایت …
ارتودنسی و لمینت دندان از مهم ترین روش های درمان ناهنجاری های دندانی هستند. تصمیم گیری برای انتخاب ارتودنسی یا لمینت دندان عمدتاً باعث سردرگمی بیماران می شود زیرا با کاربرد و کارایی آنها آشنا نیستند. زمانی که بیماران با این دو روش درمانی آشنایی کامل پیدا کنند، امکان انتخاب روش اشتباه و پرداخت هزینه های غیر ضروری کاهش می یابد.
بهترین راه برای یافتن پاسخ این سوالات، مشورت با یک متخصص ارتودنسی با تجربه و حاذق میباشد. با این حال، داشتن اطلاعات اولیه در مورد ارتودنسی و لمینت دندان و کاربردهای آنها میتواند به بیماران در تصمیم گیری بهتر کمک کند. در ادامه این مقاله سعی کردیم تا شما را با مقایسه ارتودنسی و لمینت دندان آشنا سازیم. پس تا پایان این مقاله همراه ما باشید.

ارتودنسی و لمینت دندان روشی برای اصلاح ناهنجاری های دندانی هستند. با این حال، ارتودنسی و لمینت دندان ممکن است در برخی موارد به دلیل عدم آگاهی به جای یکدیگر استفاده شوند. ارتودنتیست ها معتقدند که هر روشی برای مشکلات خاصی استفاده می شود. با توجه به تخصصی بودن این دو روش، بهتر است با رویه کلی ارتودنسی و لمینت دندان آشنا شوید تا مقایسه دقیق تری بین این دو داشته باشید و در نهایت بتوانید روش درمانی مناسب را انتخاب کنید.
در ارتودنسی، دندان ها به مرور زمان با استفاده از براکت ها و با اعمال فشار ملایم به آنها، دندان ها درموقعیت مناسب خود قرار می گیرند. مدت زمان درمان ارتودنسی در بین بیماران مختلف متفاوت است و معمولاً بهبودی حدود 1.5 تا 2 سال طول می کشد. پس از اتمام این دوره، دندان های بیماران بدون مواد اضافی در یک راستا قرار میگیرند. گاهی لازم است پس از درمان ارتودنسی برای مدتی از نگهدارنده یا پلاک استفاده شود تا ازعود شدن بیماری جلوگیری شود.
با توجه به پیشرفت علم و فناوری، روش های مختلف ارتودنسی و همچنین مواد و ابزار مناسب برای هر روش باعث میشود تا بیماران دوره درمانی مناسبی داشته باشند. روشهای نوین مانند ارتودنسی نامرئی، ثابت و دیمون میتواند امکان درمان انواع ناهنجاریهای دندانی و مال اکلوژن را فراهم کند. برای بیمارانی که دندان های نامرتب یا مال اکلوژن دارند، ارتودنسی روش اصلی و دائمی درمان میباشد.
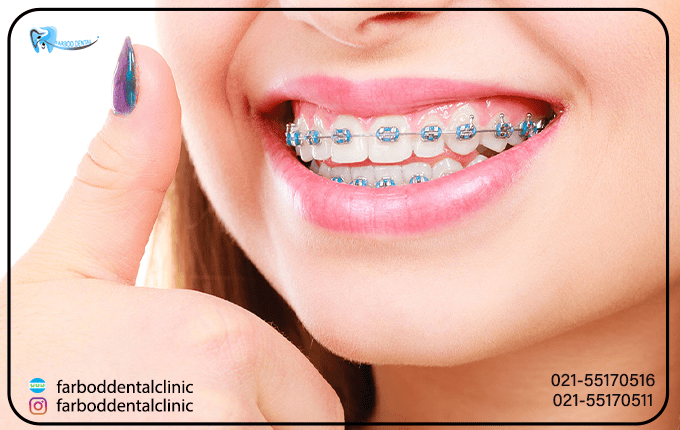
مزایای درمان ارتودنسی عبارتند از:
هر روش درمانی در کنار مزایایی که دارد معایبی هم دارد که در این قسمت به این موارد میپردازیم:
طبق تحقیقات انجام شده توسط دندانپزشکان، لمینت یک درمان موقت است و بعنوان یک عمل زیبایی محسوب می شود که برای مشکلات مختلف توسط دندانپزشکان توصیه می شود. این روش معمولاً برای بیمارانی استفاده میشود که دارای دندانهایی در اندازه، شکل یا رنگ متفاوت با سایردندانها هستند. در این روش سطح مینای دندان باید توسط متخصص تراشیده شود تا سطح جدید که یک روکش بسیار نازک است که در کلینیک های تخصصی دندانپزشکی تولید می شود، به دندان ها چسبانده شود. این روکش ها همچنین ظاهر دندان بیمار را جذاب تر و زیباتر می کنند. لمینت همچنین برای افرادی که دندانهای کوچکی دارند و روی دندانهایشان سوزش دارند نیز توصیه میشود. به دلیل پوسیدگی دندان، فرد باید تا پایان عمر به طور مکرر به دندانپزشکی مراجعه کند زیرا لبه های دندان، شکسته یا فرسوده میشود که باعث تیره شدن یا تغییررنگ دندان میشود.
مدت زمان درمان لمینت معمولاً یک یا دو جلسه طول می کشد تا لبخندی زیبا داشته باشید. اما نه یک لبخند ماندگار تا آخر عمر! پس از دوره درمان، بیماران به راحتی می توانند به عادات غذایی خود مانند قبل ادامه دهند.
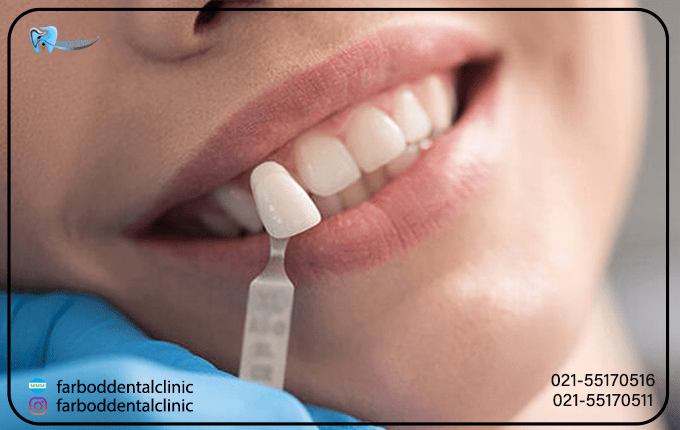
لمینت می تواند گزینه مناسبی برای کسانی باشد که قصد دارند در کوتاه ترین زمان ممکن ظاهر دندان های خود را بهبود بخشند. علاوه بر این لمینت گزینه بسیار مناسبی برای ترمیم است که به دو دسته لمینت ثابت و لمینت متحرک طبقه بندی می شود . لمینت دندان دارای مزایایی میباشد که در قسمت زیر به آنها اشاره میکنیم:
لمینت دندان در کنار مزایایی که دارد معایبی هم دارد که دراین قسمت به آنها میپردازیم. در لمینت دندان، مینای دندان تراشیده می شود که ممکن است دندان ها را بیشتر در معرض پوسیدگی قرار دهد. لمینت یک روش درمانی موقت است و افرادی که لمینت دندان را انجام میدهند، ممکن است پس از مدتی با مشکلات مختلفی مانند تغییررنگ دندان ها مواجه شوند. دندان های لمینت شده در درازمدت شبیه دندان های طبیعی نخواهند بود حتی اگر به طور گسترده براق شوند. به دلیل تجمع میکروارگانیسم ها در زیر لمینت دندان، ممکن است لثه ها ملتهب شده و خونریزی کنند و همچنین استخوان آلوئول نیز از بین برود. در این صورت بیمار باید برای رفع این مشکلات به دندانپزشک مراجعه کند. لازم به ذکر است که مینای دندان تنها یک بار تشکیل می شود و تراشیدن مینای دندان منجر به از بین رفتن دائمی آن می شود.
سایرمعایب لمینت دندان عبارتنداز:
کودکان نسبت به بزرگسالان بیشتر تحت درمان ارتودنسی قرار می گیرند. درمان ارتودنسی در کودکان به راحتی می تواند به رشد مناسب فک ها کمک کند. در نتیجه دندان های دائمی در کنار یکدیگر قرار می گیرند. رشد مناسب دندان های دائمی تاثیر زیادی در پیشگیری از بسیاری از مشکلات دندانی در آینده دارد. ارتودنسی میتواند قسمت های صورت فرد را نیز هماهنگ کند و هرگونه عدم تقارن در فک و بافت های نرم آن را برطرف کند. ارتودنسی میتواند موقعیت نامناسب فک ها را تغییر داده و به مرور زمان در موقعیت اصلی و مناسب خود قرار دهد. به دنبال این درمان، هرگونه عدم هماهنگی بین چانه، لب ها و حتی بینی نیز برطرف می شود. در نتیجه تعادل و زیبایی اعضای صورت حفظ می شود. اما لمینت دندان بیشترجنبه زیبایی دارد تا درمانی. البته گاهی اوقات ممکن است ارتودنسی به دلیل ناهماهنگی های جزئی یا دلایل دیگرانجام نشود که در این صورت افزودن یک لایه جدید به دندان ها یعنی لمینت باعث زیبایی و جذابیت لبخند می شود.
هزینه یکی از عوامل مهم در انتخاب روش درمان دندانی است. اما برای تصمیم گیری صحیح باید هزینه را در کنار فاکتورهای کیفی در نظر گرفت، به عنوان مثال ارتودنسی یک روش درمانی دائمی است که یک بار در طول عمر انجام می شود، اما در روش های درمانی دیگر مانند لمینت این امکان وجود دارد که دندان ها به حالت اولیه خود برگردند. بنابراین، ارزان ترین روش لزوما مقرون به صرفه ترین روش نیست. در هر صورت دندانپزشک در نهایت روش درمان را تعیین می کند.
هزینه ارتودنسی را می توان پس از انجام مشاوره اولیه و تهیه طرح درمان ارتودنسی به طور دقیق تعیین کرد. هزینه ارتودنسی تحت تاثیرعوامل مختلفی از جمله سن بیمار، میزان ناهنجاری ها، مدت زمان درمان، نوع ارتودنسی، نوع براکت های مورد استفاده و تجهیزات جانبی مورد نیاز میباشد.
هزینه لمینت به عوامل مختلفی بستگی دارد، به طوری که پس از انجام مشاوره اولیه و تهیه طرح درمان می توان آن را به طور دقیق تعیین کرد. نوع لمینت، میزان آسیب دندان، مدت زمان درمان، میزان تراشیدن مورد نیاز دندان، نوع مواد قالب گیری، میزان شفافیت و ترکیب رنگ در لمینت از جمله عوامل موثر بر قیمت لمینت می باشند.
در مقایسه این دو روش باید توجه داشت که ارتودنسی یک روش درمانی است. هنگامی که از این روش استفاده می کنید، دندان های خود را طبیعی و تراز می کنید. از آنجایی که این روش بر اساس ماهیت دندان های خود بیمار است، معمولا نتایج قابل اعتمادتر و طولانی تری دارد. همچنین، می تواند به رشد مناسب فک ها و دندان ها کمک کند. رشد مناسب دندان های دائمی تاثیر زیادی در پیشگیری از بسیاری از مشکلات دندانی در آینده دارد و این مهم ترین تفاوت لمینت با ارتودنسی است.
لمینت دندان یک عمل زیبایی محسوب می شود و نتایج درمانی و طولانی مدت ارتودنسی را ندارد. به همین دلیل، ممکن است نتیجه اولیه رضایت بخش باشد، اما ممکن است در آینده ای نه چندان دور دوباره مشکلات ظاهر شوند. ارتودنسی می تواند اساساً بی نظمی دندان را در طولانی مدت درمان کند. اما مشکلات مربوط به ظاهر تنها با لمینت دندان درمان می شود و ظاهری جذاب برای مدت کوتاهی به دست می آید. لازم به ذکر است که قبل از تصمیم به استفاده از این روش ها، باید با یک متخصص دندانپزشکی با تجربه مشورت کنید.
دراین مقاله قصد داشتیم تا شما را با مقایسه دو روش درمانی ارتودنسی و لمینت دندان آشنا سازیم. امیدواریم این مقاله درانتخاب درست درمان به شما کمک کرده باشد. اگر سوالی در رابطه با ارتودنسی و یا لمینت از ما دارید لطفا در قسمت کامنت ها برایمان ارسال کنید.
کورتاژ لثه یک روش موثر دندانپزشکی برای تمیز کردن ریشه دندان و بیماری های لثه است. هدف از کورتاژ لثه، از بین بردن باکتری های تجمع یافته در زیر لثه است که اگر به درستی برداشته نشوند می توانند باعث ایجاد بیماری پریودنتال (بیماری لثه) شوند. کورتاژ در دندانپزشکی به عنوان یکی از درمان های جراحی پریودنتیت استفاده می شود. در این مقاله قصد داریم تا شما را با کورتاژلثه آشنا سازیم پس تا پایان این مقاله همراه ما باشید.
این روش با ابزاری به نام کورت انجام می شود که یک ابزار فولادی ضد زنگ با نوک خمیده است که برای خراش دادن و تمیز کردن ریشه دندان و لثه از آن استفاده می شود. دندانپزشک یا متخصص بهداشت دندان از کورت برای تمیز کردن دقیق ریشه دندان و لثه استفاده می کند و پلاک و جرم دندان را از بین می برد.
کورت ها انواع خاصی دارند وبسته به ناحیه ای که باید درمان شوند، طول، اندازه و زاویه ای متفاوت دارند. به عنوان مثال، کورت های دندان های قدامی با مواردی که برای درمان نواحی مزیال و دیستال دندان های خلفی استفاده می شوند، متفاوت است.
این درمان در ربع دهان انجام می شود . یعنی اگر تمام دندان ها نیاز به کورت شدن داشته باشند، دهان را به دو قسمت راست و چپ یا بالا و پایین تقسیم می کنند. این کار را در دو ویزیت انجام می دهند تا دندانپزشک مجبور نباشد کل دهان را در همان روز بیهوش کند. وهمچنین برای اینکه درمان برای بیمارراحت باشد و خیلی طولانی و خسته کننده نباشد، در دو جلسه انجام میدهند.
بنابراین، پریودنتیست ها معمولاً درمان را در دو جلسه انجام می دهند و دو ربع را به طور همزمان درمان می کنند. بنابراین، هر ربع مربوط به یک طرف دهان است. ربع های دهان عبارتند از: بالا سمت راست، بالا سمت چپ، پایین سمت راست، و پایین سمت چپ.
کورتاژ لثه در بیماران مبتلا به بیماری پریودنتال هم انجام می شود و بخش مهمی از درمان این بیماری است. این یک روش سرپایی است و با بی حسی موضعی انجام می شود که معمولاً دردناک نیست. در صورتی که بیمار احساس درد داشته باشد، که در صورت داشتن پلاک باکتریایی زیاد، ممکن است طبیعی باشد، بنابراین درمان طولانی تر از حد معمول خواهد بود. کورتاژ در بیماری پارادونتال با هدف حذف جرم دندان، پلاک و تغییرات پاتولوژیک بافت نرم زیر لثه انجام میشود که در حین تمیز کردن غیرممکن است حذف شوند. صاف کردن سطوح ریشه های دندان به تقویت لثه ها نیزکمک می کند.
پس از انجام درمان، معمولاً حدود 6 هفته طول میکشد تا لثه به ساختار دندان بچسبد و سلامتی را که داشت بدست آورد. پس از سپری شدن این مدت، حالا زمان برسی پریودنتوگرافی است تا مشخص شود که آیا هنوز پلاک وجود دارد یا خیر و ببینیم چه نوع درمان هایی را می توان در آینده یا حتی در معاینه بعدی اعمال کرد. به هر بیمار توصیه های متفاوتی براساس عوامل مختلفی مانند سن و شدت وغیره داده می شود، اگر بیمار بخوبی این توصیه ها را انجام دهد و هر 6 ماه یک بار برای برسی و معاینه به دندانپزشکی مراجعه کند ، می توان بیماری پریودنتال را بدون نیاز به انجام سایر درمان های تهاجمی تر برای دندان تحت کنترل خود نگه داشت. تعداد جلسات کورتاژ دندان ممکن است بسته به پلاک باکتریایی یافت شده بیشتر یا کمتر نیز باشد.
برای جلوگیری از ایجاد پلاک و جرم باکتریایی وهمچنین پس از عمل نیز رعایت بهداشت دهان و دندان مانند مسواک زدن، نخ دندان کشیدن واستفاده از دهان شویه بسیار مهم است. علاوه بر این، مراجعه منظم به دندانپزشک باعث سلامت لثه و در جلوگیری از عود بیماری پریودنتال بسیار مهم است. درمان زودهنگام بیماری پریودنتال برای جلوگیری از پیشرفت بیماری پریودنتال و از دست دادن دندان مهم است .
علائم مختلفی باعث ایجاد کورتاژ لثه میشوند که در قسمت زیر به برخی از این علائم میپردازیم:
هدف از کورتاژ لثه پاکسازی کامل پاکت پریودنتال از محتویات پاتولوژیک است. کورتاژ لثه بر دو نوع باز(لثه ای) و بسته (زیر لثه ای) است. تفاوت بین این دو، ناحیه ای است که عمل انجام می شود. بسته به میزان اشتعال لثه ها و عمق پاکت ها، پارادونتولوژیست کورتاژ را به دو روش باز یا بسته انجام می دهد.
در کورتاژ باز بافت نرم ملتهب یا آسیب دیده برداشته می شود.
کورتاژ بسته زمانی انجام می شود که نیاز به تمیز کردن پاکت های پریودنتال تا عمق 4-5 میلی متر باشد. یعنی جدا کردن اتصال بافت همبند از قسمت های نزدیک به ریشه می باشد.در این روش جرم زیر لثه، سیمان دندان آسیب دیده، تجمع میکروارگانیسم ها (پلاک زیر لثه) حذف می شوند. با این حال ، البته در برخی مواقع رسوبات دندانپزشکی زیرزمینی ، سیمان دندان آسیب دیده یا رشد غشای مخاطی را به طور کامل از بین نمیروند ، زیرا جراح دید کافی از محل جراحی ندارد.

پریودنتیت یک بیماری التهابی لثه است که بافت های اطراف دندان و نگه داشتن آنها را دربافت استخوانی درگیر میکند . با وجود توسعه پیشگیری و توصیه های دندانپزشکان، پس از 35-40 سال از شیوع این بیماری ولی همچنان حدود 20-40 ٪ موارد شدید هستند. بنابراین پریودنتیت می تواند حاد و مزمن، موضعی و عمومی باشد. همچنین پریودنتیت خفیف، متوسط و شدید نیز وجود دارد.
ایجاد التهاب در بافتهای پریودنتال تحت تأثیر عوامل زیادی از جمله: رعایت نکردن بهداشت دهان و دندان، لبههای تیز پرکنندهها، کمبود ویتامین، رژیم غذایی نامناسب، سیگار کشیدن، خطرات شغلی و شرایط نامطلوب محیطی، استرس و عوامل ارثی میباشد.
اما مهمترین عامل این بیماری بر اثر عامل میکروبی، رسوبات دندانی و مرحله اولیه التهاب لثه بدون درمان مناسب است. همچنین ممکن است بر اثراختلال در گردش خون و همچنین اختلالات مختلف دندانی نیزایجاد شود. درمان بیماری پریودنتیت بستگی به شدت بیماری دارد و شامل روش های غیر جراحی و جراحی می باشد. در عین حال مراقبت با کیفیت و منظم در منزل بسیار مهم است.
از روشهای جراحی ، از جمله کورتاژ لثه ، برای پریودنتیت مزمن متوسط و شدید استفاده می شود. کورتاژ یک روش جراحی موثر است که پیشرفت پریودنتیت را متوقف کرده و دندان ها را نجات می دهد.
شایع ترین علائم این بیماری خارش، خونریزی، حساسیت بیش از حد و شل شدن لثه، ناراحتی هنگام جویدن و درد در ناحیه دهان است. در مراحل بعدی، گردن دندان ها نمایان می شود و حساس می شود، حرکت و لق شدن دندان ها نیز ظاهر می شود. در موارد نادری نیز، پریودنتیت ممکن است منجر به از دست دادن یک یا چند دندان شود.
کورتاژ لثه همانطور که باعث بهبودی بیماری پریودنتال میشود میتواند در مواردی مناسب نباشد این موارد عبارتنداز:
پس از انجام کورتاژ لثه، رعایت برخی نکات در بهبودی لثه و دندان بسیار تاثیرگذار است. در این قسمت به برخی از این نکات میپردازیم.
خونریزی و تورم ایجاد میشود که معمولا بعد از24 ساعت از بین می رود. برای کاهش این مشکلات، کمپرس یخ را به مدت 2 تا 3 ساعت پس از جراحی به فواصل 15 دقیقه روی گونه خود قرار دهید.
پزشک شما ممکن است مسکن ها و آنتی بیوتیک ها را برای جلوگیری از عفونت تجویز کند. حتما طبق دستورالعمل پزشک از داروها استفاده کنید.
تا چند روز پس از کورتاژ، ازغذاهای نرم با دمای ملایم استفاده کنید. همچنین توصیه می شود از استعمال دخانیات، الکل و فعالیت های بدنی سنگین خودداری شود.
در این مدت هم باید بهداشت دهان و دندان خود را رعایت کنید بنابراین باید دندان های خود را با دقت و بدون دست زدن به محل زخم مسواک بزنید، پس از هر وعده غذایی دهان خود را با آب گرم بشویید. بخیه ها معمولا بعد از 7-14 روز برداشته می شوند. پس از آن، مراجعه به پزشک برای معاینه و برسی های بیشتر الزامی است.
در این مقاله سعی داشتیم تا شما را با روش کورتاژ لثه که در درمان بیماری پریودنتال هم خیلی موثر است آشنا سازیم امیواریم این مطالب به شما کمک کرده باشد. اگر سوال دیگری در رابطه با کورتاژلثه و بیماری پریودنتال لثه از ما دارید در قسمت کامنت ها برایمان ارسال کنید.
لکوپلاکیا به لکه های ضخیم و سفید رنگ روی لثه ه، داخل گونه ها، پایین دهان و گاهی اوقات در زبان شما ایجاد می شود؛ گفته میشود. این تکه ها را نمیتوان خراش داد. پزشکان نمیدانند چه چیزی باعث لکوپلاکیا میشود، اما تحریک مزمن ناشی از تنباکورا عامل اصلی ایجاد آن است. اکثر لکوپلاکیا غیر سرطانی (خوش خیم) هستند، اگرچه برخی علائم اولیه سرطان را نشان می دهند. سرطان در پایین دهان می تواند در کنار نواحی لکوپلاکیا ایجاد شود. نواحی سفید در مخلوط با نواحی قرمز (لکوپلاکی خالدار) ممکن است نشان دهنده احتمال ابتلا به سرطان دهان باشد.
بنابراین اگر تغییرات غیرعادی و مداوم در دهان خود دارید، بهتر است فورا به مراکز بهداشتی درمانی یا دندانپزشک مراجعه کنید. نوعی از لکوپلاکیا به نام لکوپلاکی مودار، که گاهی اوقات لکوپلاکی مودار دهانی نیز نامیده می شود، عمدتاً افرادی را که سیستم ایمنی آنها به دلیل بیماری به ویژه HIV/AIDS ضعیف شده است، تحت تاثیر قرار می دهد.لکوپلاکیا بیماری نسبتا نادر است. این بیماری کمتر از 5 درصد از مردم را در سراسر جهان تحت تاثیر خود قرار می دهد. در این مقاله قصد داریم تا شما را با بیماری لکوپلاکیا آشنا سازیم پس تا پایان مقاله همراه ما باشید.
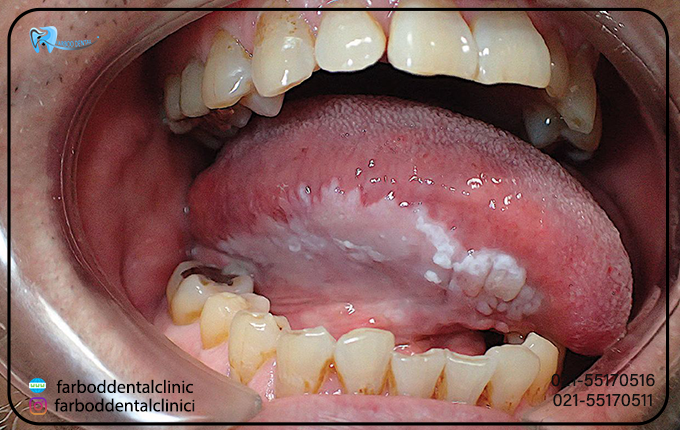
همانطور که در بالا به آن اشاره کردیم لکوپلاکیا معمولاً در لثهها، داخل گونهها، پایین دهان، زیر زبان و گاهی اوقات هم روی زبان رخ میدهد. ولی معمولاً دردناک نیست و ممکن است پس از مدتی برطرف شود. در قسمت زیر به برخی از این علائم که لکوپلاکیا ممکن است با آنها ظاهر شود اشاره میکنیم.
اگرچه تا به الان علت لکوپلاکیا مشخص نشده است، ولی به نظر میرسد تحریک مزمن، مانند مصرف دخانیات، از جمله سیگار کشیدن با استفاده از تنباکوی جویدنی و تنباکوی بدون دود باعث ایجاد لکوپلاکیا میباشد. اغلب مصرف کنندگان منظم محصولات تنباکوی بدون دود در نهایت دچار بیماری لکوپلاکیا می شوند وحتی در موارد شدیدتر باعث ایجاد سرطان دهان هم میشود.
دلایل دیگری هم میتوانند باعث ایجاد این بیماری شوند مانند:
لکوپلاکیا معمولاً باعث آسیب دائمی به بافت های دهان شما نمی شود. با این حال، لکوپلاکیا خطر ابتلا به سرطان دهان را افزایش می دهد. سرطان های دهان اغلب در نزدیکی لکوپلاکیا ایجاد می شوند و خود لکه ها ممکن است تغییرات سرطانی را نشان دهند. حتی پس از برداشتن تکه های لکوپلاکیا، خطر سرطان دهان همچنان باقی می ماند.
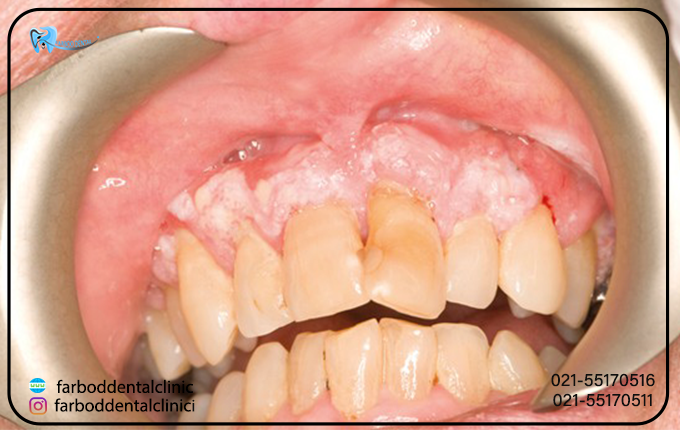
پزشکان لکوپلاکیا را با کمک یک سری از موارد تشخیص می دهند. در قسمت زیر به رایج ترین مواردی که پزشکان از آن برای تشخیص این بیماری استفاده میکنند اشاره میکنیم:
اگر لکوپلاکیا داشته باشید به احتمال زیاد پزشک آزمایش سرطان دهان را برای تشخیص بهترتوصیه میکند. این آزمایش به دو صورت انجام میشود که درقسمت زیربه آن میپردازیم.
اگرنتیجه بیوپسی سرطان باشد و پزشک روش بیوپسی اکسیزیونال انجام داد که کل پچ لکوپلاکیا را برداشت، ممکن است نیازی به درمان بیشتر نباشد. اگر چسب بزرگ باشد، باید برای درمان به جراح دهان یا متخصص گوش، حلق و بینی مراجعه کنید.
اگرچه لکوپلاکیا معمولاً باعث ناراحتی و درد نمی شود، اما گاهی اوقات می تواند نشان دهنده یک بیماری جدی تر باشد. اگر یکی از موارد زیر برای شما ایجاد شد فورا به دندانپزشک یا مراکز بهداشتی ودرمانی مراجعه کنید.این علائم عبارتنداز:
چگونه از بیماری لکوپلاکیا پیشگیری کنیم؟
در صورت اجتناب از مصرف تمام محصولات تنباکو و الکل، به احتمال زیاد میتوانید ازابتلا به لکوپلاکیا جلوگیری کنید. با پزشک خود در مورد روش هایی که به شما در ترک سیگار کمک می کند صحبت کنید. اگر به سیگار کشیدن یا مصرف تنباکو یا نوشیدن الکل ادامه می دهید، به طور مکرر معاینات دندانپزشکی را انجام دهید. سرطان های دهان معمولاً تا زمانی که نسبتاً پیشرفته نشده اند بدون درد هستند، بنابراین ترک دخانیات و الکل یک استراتژی پیشگیری مهم و خوب است.
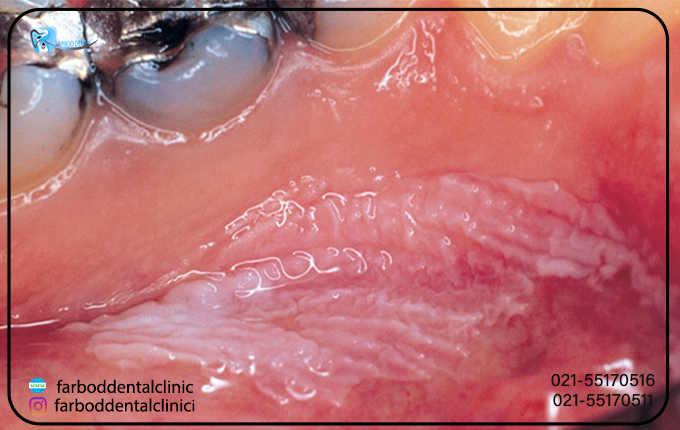
درمان لکوپلاکیا زمانی موفقیتآمیز است که ضایعه در مراحل اولیه، زمانی که کوچک باشد، تشخیص و درمان شود اما زمانی که شدت بیماری افزایش یابد و یا اگر ضایعات علائم اولیه سرطان را نشان دهند، برنامه درمانی بیماری لکوپلاکیا ممکن است شامل موارد زیر باشد:
لکوپلاکی مویی ناشی از عفونت ویروسی بنام اپشتین بار (EBV) است. هنگامی که به EBV آلوده شدید، ویروس تا آخر عمردربدن شما باقی می ماند. درواقع این ویروس خفته است، اما اگر سیستم ایمنی بدن شما، به ویژه در اثر HIV/AIDS ضعیف شده باشد، ویروس می تواند دوباره فعال شود و منجر به شرایطی مانند لکوپلاکی مودار شود اگرچه استفاده از داروهای ضد رتروویروسی موارد ابتلا به این بیماری را کاهش میدهد، ولی همچنان تعدادی از افراد HIV مثبت را تحت تاثیر خود قرار می دهد و ممکن است یکی از اولین علائم عفونت HIV باشد. بنابراین افراد مبتلا به HIV/AIDS به احتمال زیاد مبتلا به لکوپلاکی مودار نیز میباشند.
لکوپلاکیای مودار باعث ایجاد لکههای تیره و سفید رنگی میشود که شبیه چینها یا برآمدگیهایی هستند که معمولاً درطرفین زبان ایجاد میشود. اغلب آنها را با برفک دهان اشتباه میگیرند، عفونتی که با لکههای سفید کرمی مشخص میشود و میتوان آن را پاک کرد لکوپلاکی مودار گفته میشود که در افراد با سیستم ایمنی ضعیف رایج است. پس اگر سیستم ایمنی ضعیفی دارید، ممکن است نتوانید از ابتلا به لکوپلاکی مودار پیشگیری کنید، اما شناسایی و تشخیص زودهنگام آن می تواند به شما در دریافت درمان مناسب بسیارکمک کند.
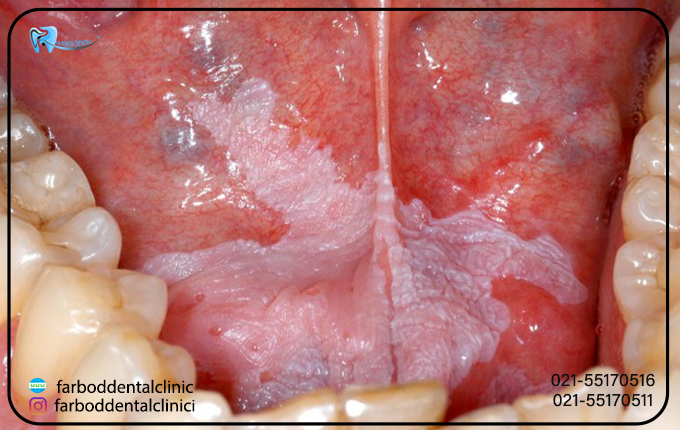
معمولاً برای لکوپلاکیا مویی نیازی به درمان نیست. این بیماری اغلب هیچ علامتی ایجاد نمی کند و به احتمال زیاد منجر به سرطان دهان هم نمیشود. ولی ممکن است پزشک درمان هایی را برای این بیماری تجویز کند که عبارتنداز:
در این مقاله قصد داشتیم تا شما را با بیماری لکوپلاکیا که بیماری نادر است آشنا سازیم. افراد سیگاری و کسانی که بطور مرتب از الکل استفاده میکنند بیشتر در مواجه با این بیماری قرار میگیرند و در موارد شدیدتر میتواند منجر به سرطان دهان هم شود.امیدواریم از خواندن این مقاله اطلاعات مفیدی کسب کرده باشید. شما می توانید برای مشاوره و راهنمایی بیشتر با دندانپزشکی فربد تماس بگیرید.
با افزایش جمعیت جهان و تغییر در شیوهی زندگی مدرن، بیماریها و مشکلات سلامتی نیز در حال افزایش میباشند. از جمله این بیماریها، دیابت است. دیابت یکی از بیماریهای مزمن و شایع در جوامع ماست که اثرات وسیعی بر سلامتی اعضای بدن دارد. اما آیا شما میدانستید که دیابت همچنین میتواند تأثیر زیادی بر روی سلامت دندانها داشته باشد؟ به طور مثال افراد دیابتی ممکن است در هنگام درمان و جراحی دندان مانند ایمپلنت در تهران با چالشهایی همراه باشند. برای کسب اطلاعات بیشتر در این زمینه با ما همراه باشید.
به طور کل دیابت بیماری است که ممکن است بر روی بسیاری از جراحیها از جمله دندانپزشکی تاثیر بگذارد. همانطور که اشاره شد در هنگام کاشت ایمپلنت برای افراد دیابتی باید به مواردی توجه کرد که در ادامه به آن اشاره شده است:
یکی از نگرانی های اولیه مرتبط با دیابت، تاخیر در بهبود زخم است. افراد مبتلا به دیابت اغلب دچار اختلال در گردش خون و عملکرد سیستم ایمنی بدن می شوند که می تواند روند بهبودی را پس از جراحی ایمپلنت دندان مختل کند. این تاخیر در بهبودی خطر شکست ایمپلنت را افزایش می دهد، زیرا ممکن است ایمپلنت به درستی با استخوان اطراف ادغام نشود.
دیابت می تواند سیستم ایمنی بدن را تضعیف کند و افراد را مستعد ابتلا به عفونت کند. جراحی ایمپلنت دندان به محیطی استریل نیاز دارد تا خطر عفونت به حداقل برسد. با این حال، افراد مبتلا به دیابت ممکن است پاسخ ایمنی ضعیفی داشته باشند، که می تواند احتمال عفونت در محل کاشت را افزایش دهد. عفونت ها می توانند منجر به شکست ایمپلنت و سایر عوارض شوند و نیاز به درمان های اضافی و برداشتن احتمالی ایمپلنت را داشته باشند.
دیابت همچنین به دلیل تأثیر آن بر توانایی بدن در جذب و استفاده از کلسیم و سایر مواد معدنی ضروری می تواند بر کیفیت استخوان تأثیر بگذارد. این امر میتواند منجر به کاهش تراکم استخوان و کاهش حجم استخوان شود و ادغام مناسب ایمپلنتهای دندانی را به چالش بکشد. حمایت ناکافی از استخوان می تواند ثبات ایمپلنت را به خطر بیندازد و منجر به شکست ایمپلنت یا نیاز به روش های اضافی مانند پیوند استخوان شود.
سطح قند خون کنترل نشده می تواند خطرات مرتبط با روش های کاشت دندان را تشدید کند. افزایش سطح قند خون می تواند در فرآیندهای بهبود طبیعی بدن اختلال ایجاد کند و مانع از ادغام موفقیت آمیز ایمپلنت با استخوان اطراف شود. برای افراد مبتلا به دیابت، کنترل مناسب قند خون قبل و بعد از جراحی ایمپلنت دندان برای به حداقل رساندن عوارض احتمالی بسیار مهم است.
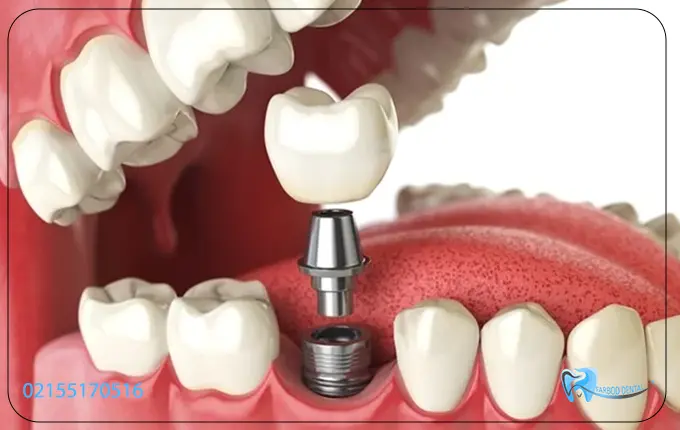
مراقبت قبل از ایمپلنت برای افراد دیابتی از اهمیت بالایی برخوردار است. با پیروی از این دستورالعمل ها و همکاری نزدیک با تیم مراقبت های بهداشتی خود، افراد مبتلا به دیابت می توانند خطرات بالقوه را به حداقل برسانند و به نتایج موفقیت آمیزی دست یابند. در این قسمت از مقاله دستورالعمل ها و توصیه های مهم برای افراد دیابتی را مورد بررسی قرار میدهیم که قبل از انجام جراحی ایمپلنت باید رعایت کنند.
قبل از اقدام به جراحی ایمپلنت دندان، برای افراد دیابتی ضروری است که با تیم مراقبت های بهداشتی خود مشورت کنند. این تیم باید شامل پزشک مراقبت های اولیه، متخصص غدد و دندانپزشک باشد. این متخصصان سلامت کلی فرد، کنترل دیابت را ارزیابی می کنند و تعیین می کنند که آیا کاندید مناسبی برای جراحی ایمپلنت دندان هستند یا خیر.
دستیابی و حفظ سطوح مناسب قند خون برای جراحی موفقیت آمیز ایمپلنت حیاتی است. افراد دیابتی باید با پزشک خود در این زمینه همکاری کنند تا اطمینان حاصل شود که سطح قند خون آنها قبل از عمل به خوبی کنترل می شود. این ممکن است شامل تنظیم دوز دارو، اعمال تغییرات رژیم غذایی و نظارت دقیق بر سطح قند خون قبل از جراحی باشد.
افراد دیابتی باید تحت معاینه کامل دندانپزشکی قرار گیرند تا وضعیت سلامت دهان و دندان آنها ارزیابی شود. هر گونه مشکل دندانی موجود، مانند بیماری لثه یا پوسیدگی دندان، باید قبل از در نظر گرفتن ایمپلنت دندان مورد توجه و درمان قرار گیرند. یک محیط دهانی سالم برای موفقیت طولانی مدت ایمپلنت دندان ضروری است.
سلامت پریودنتال نقش بسزایی در موفقیت جراحی ایمپلنت دندانی دارد. افراد دیابتی باید یک ارزیابی جامع پریودنتال برای ارزیابی سلامت بافت لثه و ساختارهای استخوانی خود انجام دهند. اگر بیماری پریودنتال وجود داشته باشد، باید قبل از جراحی ایمپلنت درمان و مدیریت شود تا خطر عوارض به حداقل برسد.
با توجه به افزایش خطر عفونت در افراد دیابتی، ممکن است قبل از جراحی ایمپلنت پروفیلاکسی آنتی بیوتیکی توصیه شود. این اقدام احتیاطی به جلوگیری از ایجاد عفونت در حین و بعد از عمل کمک می کند. رژیم آنتی بیوتیکی خاص توسط تیم پزشک بر اساس سابقه پزشکی و وضعیت سلامت کلی فرد تعیین می شود.
در طول جراحی ایمپلنت، نظارت دقیق بر سطح قند خون در افراد دیابتی ضروری است. حفظ سطح قند خون ثابت در طول عمل، خطر عوارض را کاهش می دهد و باعث بهبود مناسب می شود. دندانپزشک یا جراح فک در این زمینه بت دقت و مهارت بالا عمل میکنند تا دیابت فرد در این دوره بحرانی به خوبی مدیریت می شود.

مراقبت پس از ایمپلنت برای افراد مبتلا به دیابت برای اطمینان از کنترل مناسب و کاهش خطر عوارض بسیار مهم است. با پیروی از این دستورالعمل ها، افراد می توانند مزایای کاشت را در عین حفظ یک سبک زندگی سالم به حداکثر برسانند. مثل همیشه، مهم است که با متخصصان مراقبت های بهداشتی برای مشاوره شخصی و راهنمایی متناسب با نیازهای فردی خود مشورت کنید. در ادامه مراقبت های لازم که بعد از ایمپلنت دندان در افراد دیابتی باید رعایت شوند را مورد بررسی قرار خواهیم داد.
پس از کاشت، نظارت منظم سطح گلوکز خون برای اطمینان از کنترل مناسب ضروری است. این را می توان از طریق استفاده از یک سیستم پایش مداوم گلوکز انجام داد که امکان بازخورد و تنظیم دوزهای انسولین را در زمان مناسب فراهم می کند. علاوه بر این، آزمایشهای خونی و معاینات دورهای با متخصصان برای ارزیابی اثربخشی ایمپلنت و انجام هرگونه تنظیمات لازم مهم است.
درگیر شدن در فعالیت بدنی منظم برای مدیریت کلی دیابت ضروری است و همچنین می تواند اثربخشی ایمپلنت ها را افزایش دهد. با متخصصان مراقبت های بهداشتی مشورت کنید تا در صورت لزوم، برنامه های ورزشی مناسب و اصلاحات را تعیین کنید. فعالیت بدنی منظم می تواند به بهبود حساسیت به انسولین، ارتقاء مدیریت وزن و کاهش خطر عوارض کمک کند.
تغذیه مناسب نقش بسزایی در مدیریت دیابت دارد. مشاوره با یک متخصص تغذیه می تواند به ایجاد یک برنامه غذایی شخصی که با نیازها و اهداف فردی همسو باشد کمک کند. این به نوبه خود، می تواند اثربخشی ایمپلنت را بالا برده و به سلامت کلی بدن شما کمک کند.
تهران، بلوار بریانک، نبش کوچه راکی، پلاک 72 ، کلینیک دندانپزشکی شبانه روزی فربد
شنبه تا جمعه 24 ساعته بصورت شبانه روزی
( حتی ایام تعطیل )
